Le diabète de type 2 – Définition
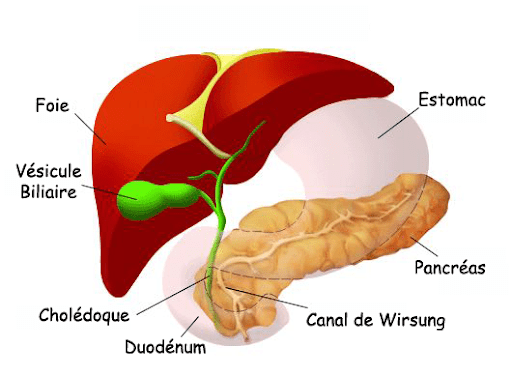
Pour décrire simplement ce qu’est le diabète, on peut dire que c’est une mauvaise régulation du taux de sucre dans le sang. Lorsque vous mangez, votre organisme transforme les aliments en nutriments utilisables par votre corps. Parmi ces nutriments on trouve les glucides. Une glande est chargée de maintenir l’équilibre du sucre dans le sang, c’est le pancréas. Cette glande est située près du foie et déverse ses sucs dans le duodénum qui constitue le début de l’intestin grêle.
Fonctionnement du pancréas
Lorsqu’on parle de diabète on ne peut pas faire l’économie de parler du pancréas. Le pancréas est une glande vraiment étonnante. Elle a deux fonctions qu’on appelle exocrine et endocrine.
La fonction exocrine représente 99% du fonctionnement du pancréas et permet de produire des sucs destinés à la digestion. Ce sont ces sucs qui sont déversés dans l’intestin grêle.
La fonction endocrine constitue le 1% restant et va permettre la mise en action des îlots pancréatiques également appelés îlots de Langerhans. Ces îlots secrètent des hormones : le glucagon, l’insuline, la somatostatine et le polypeptide pancréatique. Parlons un peu de l’insuline. C’est l’hormone qui permet au sucre de pénétrer dans les cellules pour leur fournir de l’énergie. Lorsque le pancréas est sur-sollicité par les apports de sucre, l’efficacité de l’insuline diminue. C’est ce qu’on appelle l’insulinorésistance. Le sucre n’arrive plus à pénétrer dans les cellules et reste en circulation dans le sang. Si ces excès ne sont pas évacuer de façon naturelle par les émonctoires, ils vont se transformer en amas lipidiques. C’est le dysfonctionnement de cette fonction endocrine et notamment l’altération des Îlots de Langerhans qui va créer les diabètes de type 1 et 2.
Dans cet article, nous parlerons uniquement du diabète de type 2.
Rôle du foie dans le diabète
Son rôle est un peu moins connu dans le diabète. On sait que le foie pilote plus de 300 fonctions dans l’organisme. Parmi ces fonctions, toutes vitales, on trouve la fonction d’épuration du sang, la fonction de stockage de nombreuses substances (glucose, fer, cuivre, vitamine B12) et celle de métabolisme des glucides. Pour cette dernière fonction, on considère que le foie participe indirectement à la libération de glucose et donc au niveau de glycémie dans l’organisme. En effet, c’est le pancréas qui commande cette libération en produisant une hormone, l’insuline.
Si le foie fabrique trop de sucre ou si sa gestion du sucre est mauvaise, ce sucre se retrouve dans le sang puis dans les reins. L’organisme se retrouve avec deux problèmes à gérer : une hyperglycémie et une glycosurie. Voir plus bas le paragraphe sur la néphropathie diabétique.
En conclusion sur le rôle du foie, on peut dire que s’il est défaillant sur une parties de ces fonctions, les répercussions concerneront l’ensemble des organes et pas seulement le pancréas.
Causes et facteurs de risque
- Les facteurs génétiques : 30 % des diabétiques de type 2 ont au moins un parent diabétique dans leur famille
- Les facteurs nutritionnels et notamment l’obésité. En effet, près de 90 % des diabétiques de type 2 sont, ou on été, en surcharge pondérale,
- Le surpoids de naissance : les enfants faisant plus de 4 kg à la naissance présentent un risque accru de développer un diabète de type 2,
- Les maladies classiques du pancréas, médicaments,
- Les produits chimiques : pesticides, herbicides, fongicides, édulcorants, additifs, conservateurs, émulsifiants…,
- Certaines pathologies virales (méningite), oreillons, rubéole, hépatite infectieuse, poliomyélite,
- Certaines pathologies auto-immunes : thyroïdite de Hashimoto, maladie de Basedow, maladie d’Addison,
- Certaines pathologies endocriniennes : certaines hormones sont inhibitrices de la sécrétion d’insuline : glucagon, adrénaline, noradrénaline, dopamine, glucocorticoïdes, stress, hypothyroïdie, sédentarité, radicaux libres,
- Les antécédent d’hyperglycémie ponctuelle. Par exemple, les mamans ayant développé un diabète gestationnel font porter une risque plus important à leur progéniture.
Les complications du diabète
- L’acidocétose : elle est due à l’hyperglycémie. Elle se traduit par une sensation de soif intense non satisfaite par l’hydratation, puis des nausées avec envie de vomir. Si elle n’est pas traité, l’acidocétose peut conduire au coma,
- La néphropathie diabétique : il s’agit d’un encrassement des petits vaisseaux qui empêche le rein de fonctionner normalement, laissant ainsi les déchets s’accumuler. Cette maladie étant indolore, seule une analyse d’urine peut permettre d’identifier ce dysfonctionnement rénal,
- Les troubles cardiovasculaires : même si nous parlons ici de gestion de la glycémie, il est désormais établi que le diabète constitue un facteur de risque important dans la survenue d’une maladie cardiovasculaire,
- Les maladies des yeux : de nombreux petits vaisseaux irrigue la rétine sur laquelle vient s’imprimer la lumière venue de l’extérieur. Comme mentionné plus haut, l’excès de sucre fragilise la paroi des capillaires sanguins qui peuvent éclater. On parle ici de rétinopathie diabétique,
- Dents et gencives : caries, gingivites et parodontites constituent les troubles les plus connus liés au diabète. Les sujets diabétiques doivent donc porter un soin tout particulier à leur hygiène bucco-dentaire,
- Atteinte nerveuse : la neuropathie diabétique est assez peu connu, y compris des diabétiques eux-mêmes. L’hyperglycémie peut provoquer des modifications chimiques conduisant à l’altération, voire à l’atteinte structurelle du nerf. Les douleurs localisées ou la disparition des réflexes doit alerter le sujet diabétique,
- Les affections du pieds : les diabétiques le savent bien, la sensibilité des pieds peut baisser fortement. Même les toutes petites blessures peuvent conduire au développement d’une plaie. La cicatrisation étant souvent mauvaise chez les diabétiques, le risque d’amputation est particulièrement élevé,
- Sexualité : les hommes et femmes diabétiques peuvent être sujets à de nombreux troubles touchant au système génital et à la libido. Les femmes peuvent avoir des problèmes d’infection et de sécheresse vaginale, les hommes peuvent connaître des troubles de la fonction érectile.
Coup de projecteur sur les récepteurs à insuline
Pour faire simple, on dira que les membranes cellulaires, notamment au niveau des muscles, des tissus adipeux et des cellules du foie (les hépatocytes), possèdent un récepteur qui permet la captation du glucose. Cette captation s’effectue en réponse à la production d’insuline par le pancréas. C’est la glycogénogenèse.
Pour aller plus loin : ce récepteur permet donc le transport du glucose vers la cellule. Ce récepteur fait partie de la famille des transporteurs GLUT (« GLUcose Transporteur ») qui forme un pore au travers de la membrane. Dans les tissus insulino-dépendant, comme les tissus adipeux et les muscles squelettiques, c’est le GLUT4 est qui concerné. Il transporte également spécifiquement le fructose.
L’approche allopathique
Elle consiste à améliorer l’efficacité de l’insuline. C’est principalement la Metformine qui est le médicament utilisé dans les diabètes de type 2. Occasionnellement, des effets secondaires peuvent apparaître, notamment en début de traitement : diarrhées, goût métallique dans la bouche, perte d’appétit, perte de poids, voire vomissements.
Parmi les autres molécules ont trouve les glitazones et les sulfamides hypoglycémiants.
L’approche naturopathique
Le diabète est un trouble où le naturopathe à des choses à proposer. Cette approche peut se faire en deux temps :
- Rééquilibrage de l’alimentation
- Recherche d’un meilleur fonctionnement organique.
Alimentation
Travailler son alimentation est donc capital.
D’une façon générale, il est recommandé d’éviter tous les plats préparés et de réaliser ses repas à base de plats cuisinés soi-même. Nous savons tous aujourd’hui que l’alimentation industrielle contient de nombreux sucres cachés.
Je vais également introduire ici la notion, capitale, d’index glycémique et de charge glycémique.
Différence entre index glycémique (IG) et charge glycémique (CG) :
L’index glycémique indique comment un hydrate de carbone (sucre) est digéré puis est libéré dans le sang en tant que glucose (sucre). Cet index est intéressant mais ne prend pas en compte la quantité de nourriture absorbée. Son échelle va de 0 à 100.
La charge glycémique quant à elle correspond à la réaction qui se produit sur l’organisme lorsqu’on ingère 1 gramme de glucose. Le choix a été fait de classer les aliments sur une échelle de 1 à 100. Une charge glycémique inférieure à 10 est considérée comme basse et donc aura un impact faible sur la glycémie sanguine. Entre 11 et 19, on considère que l’impact est modéré et au-delà de 19, des pics de glycémie sont possibles.
Prenons quelques exemples et faisons la comparaison entre index glycémique et charge glycémique :
- Carottes crues (pour 7 grammes de glucides) : IG = 35 / CG = 2
- Carottes cuites (pour 6 grammes de glucides) : IG = 85 / CG = 5
La carotte est donc un excellent exemple de l’intérêt d’utilisation l’indice de charge glycémique (CG) à la plage de l’index glycémique (IG).
La carotte cuite est très sucrée mais sa métabolisation qui permet de libérer du sucre est très bonne et ne fera pas varier la glycémie sanguine.
Conseils alimentaires pour diabétiques
Chrono-nutrition
Par exemple, le matin, les cellules ne réceptionnent pas le glucose. Cela veut dire que si vous mangez sucré le matin, votre organisme ne sait pas bien gérer cet afflux de glucose ! Le soir, il y a un autre problème. C’est le pancréas qui ne fonctionne pas ! Donc, pas de sucre avant d’aller se coucher ! Alors, quand pouvons-nous activer notre circuit de la récompense ! Et bien, en consultation, j’indique que le sucre c’est plutôt l’après-midi, intuitivement je dirais jusqu’à 19h00 (mais cela va aussi dépendre de l’heure à laquelle vous allez vous couchez). Il faut constater que la « fenêtre de tir » n’est pas super large pour les plaisirs sucrés !
Une autre information : si votre pancréas est sur-sollicité parce que vous mangez trop de sucres rapides, et bien l’insuline perd de son efficacité ! Autrement dit, plus vous mangez de sucre, moins votre gestion du sucre est efficace !
Ensuite, il faut limiter et/ou éviter les sucres rapides le matin. Le petit-déjeuner pourra être composé de protéines animales ou végétales ainsi que des bons gras. Des céréales complètes permettront également d’apporter des glucides complexes.
Les aliments (presque) interdits
- les sodas
- les pâtisseries
- les plats préparés industriels
- la charcuterie
- les fromages « gras »
- les jus de fruits, mêmes frais !
- L’alcool d’une façon générale et spécialement les liqueurs et les alcools forts.
Observations : ces aliments auront tous un impact fort sur le taux de glycémie et la gestion de l’insuline par le pancréas.
Édulcorants : jamais d’aspartame qui est neurotoxique et qui stimule le circuit de la récompense (entretien de l’addiction au sucre).
Fructose/Glucose : éviter absolument tous les aliments qui contiennent du sirop de glucose/fructose – sigle : SGHTF (sirop de glucose à haute teneur en fructose – autre sigle : HFCS) (=sucre industriel très nocif).
Nombre de repas conseillés quand on est diabétique
on conseillera 3 repas + 2 collations à 10h00 et16h00. Il est vraiment déconseillé de sauter un repas.
Liste des aliments anti-diabète (liste non exhaustive)
- ail, oignons, échalotes
- les légumes verts, les tomates (crues et cuites)
- les céréales complètes
- les patates douces
- sardines, maquereau, harengs, thon, choux, pastèques, avocats, huile d’olive
- les légumineuses : lentilles, pois chiches, haricots blancs/rouges/noirs, fèves
- l’aubergine
- thé vert, thé noir
- gingembre, curcuma, cannelle
- graines de potiron et de courges
- fruits à coques : noix, amandes, pistaches, noisettes, cacahuètes
- les fruits rouges
- les pommes (crues ou cuites), la poire
- le vinaigre de cidre (bio)
- les graines de chia
Tous les légumes sont OK. L’idéal c’est d’avoir une assiette aux couleurs de l’arc-en-ciel !
Les fruits : maximum 2 par jour : privilégier le repas du midi et, éventuellement, ajouter 1 fruit à 16h00 (chouette ! c’est le bon moment pour le sucré!).
Les fruits rouges sont ok (leurs taux de sucre est faible).
Équivalent d’un fruit :
- 250 g de fraises ou de framboises
- 2 clémentines, 2 kiwis
- 3 petits abricots ou prunes
- ¼ de melon
Préférer les produits complets (ou semi-complet) : pain, pâtes, riz, céréales
Le miel : il est possible d’en manger mais toujours en très petite quantité (1 cuillère à café sur une tartine de pain complet) (et pas tous les jours!) ou 1 cuillère à café dans un verre d’eau chaude (mais pas le matin!)
Apporter toujours des glucides– > féculents en petites quantités = 4 cuillères à soupe midi et soir possible
OU 4 petites pommes de terre OU 60 gr de pain complet / semi-complet OU 4 petits pain des fleurs
- 1 ou 2 carré de chocolat par jour, c’est possible ! Choisir un chocolat à plus de 70% de cacao, mais ne le prenez jamais tout seul ! Il faut qu’il soit accompagné d’un autre aliment contenant des fibres qui vont ralentir le passage du sucre dans le sang.
Par exemple, si vous mangez un gâteau, toujours le manger au cours d’un repas, accompagné d’un fruit, de légumes, de graines, d’oléagineux, d’une soupe de légumes, d’un lipide et, éventuellement, d’une protéine. Vous n’êtes pas obligé de manger tout en même temps, mais sachez que la combinaison sucre + fibres permettra d’atténuer la charge glycémique.
Aliments riches en béta-glucanes
Les béta-glucanes font parties de la famille des hydrates de carbone, en clair ce sont des sucres. Ces sucres là sont réputés pour faire baisser la glycémie dans le sang.
On trouve les béta-glucanes dans :
- les levures
- les céréales à grain (orge, avoine, seigle)
- les algues
- tous les champignons médicinaux
Aliments riches en graisses transformées
On évitera les aliments riches en graisses transformées et/ou saturées comme les pâtés, rillettes et saucissons. Pourquoi : « En effet, le surpoids entraîné par la consommation trop élevée de sucres et de graisses provoque un dérèglement de la sécrétion d’insuline, une perte de sensibilisation des tissus à l’insuline et ce que l’on nomme le syndrome métabolique », explique Béatrice de Reynal, médecin nutritionniste. Que faire à la place : il est tout à fait possible de consommer du jambon sans la couenne, du bacon, du rôti de porc cuit …
Protéines
L’apport normal est de environ 0,8 à 1 gr par kilo et par jour (protéines animales et/ou végétales). Un diabétique doit manger autant de protéines qu’un non-diabétique dans le cadre d’une alimentation équilibrée.
Pour se faire plaisir
- 1 yaourt l’après-midi ou 1 fruit
- des oléagineux : amandes, noix, graines de tournesol ou de courge
- le chocolat noir (+70% influe peu sur la glycémie)
- vin rouge (bio si possible), bénéfique pour la protection cardio vasculaire (évidemment avec modération)
- la bière artisanale est un bon produit (à consommer avec de modération!). Attention à bien vérifier l’absence de sirop de glucose/fructose. Et pas plus d’une bouteille de 33 cl, accompagnée de zakouskis faits maison (carottes, concombres, houmous, etc…)
- le cidre artisanal est un bon produit.
Vous avez certainement noté que parmi cette rubrique « Pour se faire plaisir » contient plus de produits avec alcool que sans !!!! Tirez-en vos propres conclusion !
Produits laitiers
Le lait est un aliment complexe … et complet ! C’est du gras, du sucre et des protéines.
Donc, pour un diabétique, lait = sucre ! Donc, prudence !
La consommation de produits laitiers est toutefois possible à condition de choisir des produits à faible teneur en gras (ex : yaourt maigres) et en sucres. Il faut bien être conscient que le lactose est un sucre (glucide) naturellement présent dans le lait et le yogourt. Les fromages de brebis et de chèvre sont de bons aliments possibles.
Les œufs
Il est désormais admis – pour les diabétiques également – que les œufs sont intéressants pour l’équilibre alimentaire. Une personne diabétique ne devrait pas s’en priver, sous réserve d’une consommation normale (1 œuf par jour ?). Le naturopathe pourrait dire qu’il serait utile de le manger plutôt le matin. Choisir des œufs de la filière bleu/blanc/cœur et/ou biologiques.
Si vous devez absolument sucrer
Voici une liste possible de façons alternatives de sucrer vos préparations :
- Sucre de canne complet (type Rapadura ou Muscovado)(riche en minéraux et oligo-éléments)
- Sucre de coco
- Sirop d’érable en toute petite quantité. C’est certes un produit naturel mais l’index glycémique est haut
- Sucre de canne blanc pour la pâtisserie
- Xylitol (sucre de bouleau) – un peu cher mais rappelle le sucre blanc
- Stévia : pas simple à utiliser et le processus d’extraction est chimique
- Sirop de malt d’orge ou de riz (riche en minéraux et oligo-éléments)
- Sirop d’agave – processus d’extraction chimique (sauf la marque « JEAN HERVE »)
- Sève de Kitul – assez cher – édulcorant naturel (Marque Guayapi)
Mode de préparation et de cuisson
Ne jamais faire trop cuire les aliments ! Une surcuisson agit sur la qualité des sucres et des protéines entraînant la production d’acrylamides qui sont aujourd’hui considérés comme cancérigènes. On appelle ce phénomène la « réaction de Maillard » De plus, ces molécules favorisent l’encrassement humorale de votre organisme. Les personnes qui suivent une alimentation hypotoxique type Seignalet cuisinent uniquement en cuisson douce.
Compléments alimentaires
Ce paragraphe sera volontairement synthétique. Il existe des dizaines de compléments alimentaires dont la vocation est de réguler et d’optimiser les fonctions du pancréas et du foie. L’idéal est évidemment d’en parler avec un praticien de santé naturelle.
Les compléments alimentaires sont souvent composés des ingrédients suivants (pas forcément mélangés !) : chrome, berbérine, fenugrec, cannelle. J’ai remarqué que la gamme dédié à la gestion était relativement modeste. Cela pourrait s’expliquer par le fait que c’est encore l’approche allopathique qui gère le diabète de type 2.
Conseils pour une complémentation de base
La vitamine D et le magnésium sont importants pour une équilibre général du métabolisme et notamment pour les personnes qui ont dépassées 50 ans. On peut considérer que les carences sont systématiques dans cette catégorie d’âge.
Solutions naturelles
- le thé vert : selon la « Fédération des diabétiques », un des composant du thé vert jouerait un rôle dans la réduction des pics de glycémie en réduisant l’activité de l’alpha amylase dans la digestion de l’amidon. Attention tout de même, c’est seulement lorsque le thé vert est consommé en même temps que des amidons que l’effet hypoglycémiant existe
- la cannelle de Ceylan. Elle contient du chrome réputé pour sa bonne gestion du sucre. Sous forme de poudre, on peut facilement l’intégrer dans ses desserts à raison d’une demi cuillère à café de poudre d’écorce par jour dans une compote
- en gemmothérapie, c’est le bourgeon de Noyer qui possède des qualités hypoglycémiantes en stimulant la sécrétion hormonale du pancréas.
- en phytothérapie, il existe plusieurs plantes qui me semble tout à fait intéressantes pour leurs propriétés hypoglycémiantes. Deux d’entre elles sont utilisées en médecine ayurvédique : Gymnéma sylvestris et Azadirachta indica (Neem). Et on peut tout à fait les prendre en association.
D’autres plantes sont également bénéfiques aux diabétiques : le fénugrec ou Berberis vulgaris (Epine-vinette). Concernant cette dernière, son spectre est plutôt large puisqu’elle est réputée réguler le métabolisme en général (lipides, glucides).
L’activité physique, un petit « miracle » pour le diabète de type 2
Une activité physique régulière peut permettre de contenir l’évolution du diabète type 2 en améliorant les performances de l’insuline.
Les activités telles que la marche permettent de créer de nouveaux récepteurs à l’insuline (GLUT-4). A condition que les activités soient réalisées au moins 3 fois 30 minutes par semaine.
L’activité physique régulière va bénéficier à l’appareil cardiovasculaire en réduisant la tension et le taux de lipides. L’augmentation du débit sanguin permet une meilleure oxygénation de l’organisme et stimule la circulation des humeurs (sang, bile, lymphe). Ces humeurs passent plus souvent dans les émonctoires (peau, poumons, reins, foie notamment) et donc, améliore la détoxination de l’organisme.
Les effets positifs vont durer pendant 24 à 48 heures puis vont disparaître. C’est pour cette raison que l’activité physique doit être régulière.
Attention toutefois à surveiller votre glycémie pendant les efforts, mêmes s’ils sont minimes. Une hypoglycémie peut apparaître pendant l’activité et même plusieurs heures après.
Hygiène de vie
Il va sans dire que tous les comportements nocifs pour l’organisme seront susceptibles d’apporter des complications aux personnes sujettes au diabète de type 2. Parmi ces comportements on citera la consommation excessive d’alcool, de mauvaises graisses apportant du cholestérol et le tabagisme.
Détoxination hépatique
En naturopathie, le travail sur la détoxination des émonctoires est essentiel. Un organe qui fonctionne bien participe efficacement à l’homéostasie. Parlons un peu du foie. Son rôle est tout à fait majeur dans le fonctionnement de l’équilibre glycémique en régulant les flux de glucose. Un foie débarrassé d’une partie de ses surcharges et toxines sera un foie bien plus performant.
Diabète et jeûne
Les professionnels de santé, en général, déconseillent la pratique du jeûne pour les diabétiques, notamment pour les diabétiques de type I. Personnellement, je ne connais pas assez cette maladie pour avoir un avis différent. Par contre, des essais de diète paléolithique cétogène ont, semble-t-il, donnés des bons résultats. Cela fait sens parce que la diète cétogène permet à l’organisme de passer en cétose pour transformer les graisses en sucres (pour le dire de façon simple!).
Concernant le jeûne de type II, certains chercheurs considèrent aujourd’hui que ce diabète est une maladie réversible. J’ai également la conviction qu’un jeûne intermittent, modifié, sec ou hydrique peut tout à fait faire bouger les lignes ! Mais cela est un autre sujet !
Ma conclusion sur le diabète de type 2
Je suis un naturopathe « modéré » à tendance Harmoniste (comme dit le Roi Loht dans Kaamelott, « ça ne veut rien dire mais je trouve que ça sonne bien!) (voir ci-dessous la synthèse des répliques « qui ne veulent rien dire mais qui sonnent bien) ).
Bref, dans ma pratique naturopathique, j’essaie d’avoir une approche respectueuse des organes mais aussi du psychisme d’un individu. Je ne suis pas un partisan des privations trop longues qui vont certes supprimer temporairement un problème mais qui vont potentiellement en créer d’autres. Ma démarche c’est donc de prendre du temps pour expliquer et tenter de faire prendre conscience car selon moi, c’est la prise de conscience qui est le préalable à l’action.
Donc, concernant le diabète de type 2, je suis convaincu qu’un accompagnement adapté peut stopper sa progression, voire le faire régresser. Chaque terrain étant différent, à vous de voir votre naturopathe qui pourra adapter ses conseils à votre situation.
[Quelques sources]- La Méthode Harmoniste – Conquête et protection de la santé – Raymond Dextreit – Editions de la revue « Vivre en Harmonie »
- https://pubmed.ncbi.nlm.nih.gov/10919098/
- https://www.institutcochin.fr/la-recherche/emd/equipe-postic/les-recepteurs-de-linsuline-et-de-igf1/le-recepteur-de-linsuline-et-sa-regulation-groupe
- https://www.pourlascience.fr/sd/biochimie/linteraction-de-linsuline-et-de-son-recepteur-elucidee-11550.php